چهارشنبه 18 تیر 1404
| English
دوره 13، شماره 1 - ( 5-1397 )
جلد 13 شماره 1 صفحات 39-26 |
برگشت به فهرست نسخه ها
1- دانشجوی دکترا، گروه روانشناسی، دانشکده علوم اجتماعی، دانشگاه رازی، کرمانشاه، ایران.
2- دانشیار، گروه روانشناسی، دانشکده علوم اجتماعی، دانشگاه رازی، کرمانشاه، ایران. ،j.karami@razi.ac.ir
3- دانشیار، گروه روانشناسی، دانشکده علوم اجتماعی، دانشگاه رازی، کرمانشاه، ایران.
4- استادیار، گروه روانپزشکی، دانشکده پزشکی، دانشگاه علوم پزشکی کرمانشاه، کرمانشاه، ایران.
2- دانشیار، گروه روانشناسی، دانشکده علوم اجتماعی، دانشگاه رازی، کرمانشاه، ایران. ،
3- دانشیار، گروه روانشناسی، دانشکده علوم اجتماعی، دانشگاه رازی، کرمانشاه، ایران.
4- استادیار، گروه روانپزشکی، دانشکده پزشکی، دانشگاه علوم پزشکی کرمانشاه، کرمانشاه، ایران.
واژههای کلیدی: سیستم رواندرمانی تحلیل شناختی-رفتاری، رفتاردرمانی دیالکتیکی، تابآوری، انگیزه اقدام به خودکشی
متن کامل [PDF 7336 kb]
(4234 دریافت)
| چکیده (HTML) (6777 مشاهده)
اطلاعات مربوط به شاخصهای اعتباری تحلیل کوواریانس چندمتغیری نشان داد بعد از کنترل پیشآزمون اثر اصلی گروه (پسآزمون و پیگیری) روی تابآوری در برابر خودکشی در مرحله پسآزمون (001/0≥P و 764/149=(33 و 2)F) و انگیزههای اقدام به خودکشی (001/0≥P و 838/144=(30 و 2)F) معنیدار است. همچنین بین میانگین نمرات پیگیری یکپارچهسازی رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز و سیستم رواندرمانی تحلیل شناختیرفتاری روی تابآوری در برابر خودکشی (001/0≥P و23/360=(21 و 1)F) و مؤلفههای انگیزههای اقدام به خودکشی تفاوت معنیداری وجود دارد. با توجه به مجذور اتا مقدار این تأثیر برای ادغام رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز بر تابآوری در برابر خودکشی 82 درصد و برای انگیزههای اقدام به خودکشی 88 درصد و سیستم رواندرمانی تحلیل شناختیرفتاری برای تابآوری در برابر خودکشی 71 درصد و برای انگیزههای اقدام به خودکشی 87 درصد است که این نشاندهنده تغییرات در مرحله پسآزمون و پیگیری گروههای آزمایش در مقایسه با گروه کنترل است.
نتایج آزمونهای تعقیبی بنفرونی نشان داد در پسآزمون رفتاردرمانی دیالکتیکی مبتنی بر شفقت و سیستم رواندرمانی تحلیل شناختیرفتاری و گروه گواه در نمرات تابآوری در برابر خودکشی و انگیزههای اقدام به خودکشی تفاوت معنیداری وجود دارد (001/0≥P). همچنین در مرحله پسآزمون بین رفتاردرمانی دیالکتیکی مبتنی بر شفقت و سیستم رواندرمانی تحلیل شناختیرفتاری تفاوتی وجود نداشت. همچنین در مرحله پیگیری بین یکپارچهسازی رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز و سیستم رواندرمانی تحلیل شناختیرفتاری در مؤلفههای تابآوری در برابر خودکشی تفاوت معنیداری وجود دارد (001/0≥P). همچنین در مرحله پیگیری بین ادغام رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز و سیستم رواندرمانی تحلیل شناختیرفتاری در مؤلفه انگیزههای اقدام به خودکشی تفاوت معنیداری وجود دارد (001/0≥P).
بحث
هدف این پژوهش مقایسه اثربخشی سیستم رواندرمانی تحلیل شناختیرفتاری و یکپارچهسازی رفتاردرمانی دیالکتیکی با درمان شناختی مبتنی بر ذهن شفقتورز بر تابآوری در برابر خودکشی و انگیزههای اقدام به خودکشی در افراد اقدامکننده بود. نتایج پژوهش نشان داد در میانگینهای نمرات پسآزمون مؤلفههای تابآوری در برابر خودکشی بین دو گروه آزمایش و گروه کنترل تفاوت وجود دارد. این نتایج با مطالعات دیگر (دریسکول و همکاران، 2004؛ مککالو، 2012؛ مهلوم و همکاران، 2016؛ وانگ و همکاران (2017) و مارتین و همکاران، 2017) همخوانی دارد.
همچنین این پژوهش با نتایج مطالعه آسمند، امامی و والیزاده (2015) و نجارپور و خلعتبری (2015) مبنی بر اینکه رفتاردرمانی دیالکتیکی بر مؤلفههای افسردگی جوانانی که اختلال شخصیت مرزی دارند و شاخصهای سلامت عمومی (افسردگی، اضطراب، نارساکنشوری اجتماعی و نشانههای جسمانی) دانشجویان اثربخش نیست، همخوانی ندارد. در این پژوهش ذکر شده است که روش آموزش رفتاردرمانی دیالکتیکی منجر به کاهش علائم افسردگی، اضطراب، نارساکنشوری اجتماعی و نشانههای جسمانی گروه آزمایش نشده است.
با عنایت به اینکه یکی از اختلالات روانشناختی پیشبینیکننده اقدام به خودکشی، افسردگی است و از آنجایی که اقدام به خودکشی پدیدهای با ابعاد زیستی، هیجانی، روانشناختی، معنوی و اجتماعی است، ناهمخوانی با این مطالعه ممکن است به علت تغییرنکردن سبک زندگی افراد افسرده باشد که برگرفته از عوامل موجود در خانواده، محیط اولیه و تجربیات اجتماعیشدن یا بهکارنگرفتن همه مهارتهای رفتاردرمانی دیالکتیکی (ذهنآگاهی، تنظیم هیجانی، کارآمدی بینفردی و تحمل پریشانی) است. همچنین درباره اثربخشی سیستم رواندرمانی تحلیل شناختیرفتاری نتایج بررسیها در مرحله ابتدایی خود برای اختلال افسردهخویی (دیستایمیا) همراه با درد، افسردگی اساسی، اختلال شخصیت مرزی، اعتیاد به مواد و الکل، افسردگی همراه با ایدهپردازی خودکشی، اختلال استرس پس از سانحه و تجربه ترومای اولیه (مککالو و همکاران، 2014)، اختلالات رفتاری و تعارضات زناشویی(دریسکول و همکاران، 2004) قرار دارد و پژوهشگران هنوز به مطالعات ناهمخوانی برخورد نکردند.
در تبیین این نتایج میتوان گفت، در روش رفتاردرمانی دیالکتیکی، افکار فرد به عنوان حوادث ذهنی تجربهشده در نظر گرفته میشود و از تمرکز و توجه روی تنفس به عنوان ابزاری برای زندگی در زمان حال استفاده میشود. با این روش بیماران آموزش میبینند تا چرخه نشخوار فکری (اقدام به خودکشی مجدد) را متوقف کنند و از افکار منفی خود فاصله بگیرند. آموزش انعطافپذیری روی توجه، غنیسازی ذهنی، توقف نشخوار فکری (من بیارزشم، من مستحق مردنم، آینده تیرهوتار است و هیچ روزنه امیدی در زندگی من نیست)، اصلاح باورهای مثبت و منفی غلط و همچنین در چالش با باورهای منفی مربوط به آشفتگی هیجانی، کاهش افسردگی، درماندگی و ناامیدی و نشخوار فکری (همیشه به همین منوال نیست، جنگ با گذشته فقط اتلاف وقت است، این لحظه زندگی محصول هزاران تصمیم دیگر است، اشتباه گریزناپذیر است، هیچ انسانی بیعیب و نقص نیست، ترس، اضطراب، افسردگی و غمگینی مرا نمیکشد، فقط در حال حاضر احساس خوبی ندارم) تأثیر میگذارد (سولر و همکاران، 2009).
در تبیین اثربخشی سیستم رواندرمانی تحلیل شناختی رفتاری میتوان گفت، در تحلیل موقعیتی لازم است مراجعان به مراحل گوناگون دربرگیرنده تحلیل موقعیتی بینفردی توجه کنند و عملکردهای اجرایی ذهنیشده را به کار ببرند که این افراد آنها را ندارند. اهداف سیستم رواندرمانی تحلیل شناختی رفتاری کمک به ارزیابی این مؤلفههاست.
آنها یاد میگیرند به عناصر واقعیتمحور یک موقعیت تعاملی مانند ویژگیهای رفتار غیرکلامیشان در موقعیت ایجادشده توجه کنند. نتیجه قابل مشاهده موقعیت واقعی طوری برای بیمار آشکار بود که منجر به آن شد تا افراد به پیامد دلخواه موقعیت که تحت کنترل، واقعی و قابل دسترس باشد در طول فرایند سیستم رواندرمانی تحلیل شناختیرفتاری در دو مرحله اجرا و عملیاتی شد که شامل فراخوانی (1. شما موقعیت را چگونه توصیف میکنید؟، 2. شما موقعیت را چگونه تعبیر و تفسیر کردید؟ 3. شما به طور مشخص چه کاری انجام دادید و چه گفتید؟ 4. میخواستید از آن موقعیت چه چیزی به دست بیاورید، یعنی نتیجه مطلوبتان چه بود؟ 5. نتیجه واقعی این موقعیت چه بود؟ 6. آیا شما آن چیزی را که میخواستید به دست آوردید؟) و اصلاح، (رفتارها و تعبیر و تفسیرها یا شناختوارهها، محور توجه، تغییر و تجدیدنظر قرار میگیرند) است. تا به این ترتیب هیجانات، رفتارها و شناختوارههای جدید مراجع بتوانند دررسیدن به نتیجه مطلوب به او کمک کنند (مککالو و همکاران، 2014).
همچنین نتایج پژوهش نشان داد در میانگینهای نمرات پسآزمون مؤلفههای انگیزه اقدام به خودکشی بین دو گروه آزمایش با گروه کنترل تفاوت وجود دارد. این نتایج با مطالعات دیگر (دریسکول و همکاران، 2004؛ مککالو، 2012؛ مهلوم و همکاران، 2016؛ وانگ و همکاران، 2017، مارتین و همکاران، 2017) همخوانی دارد. همچنین این پژوهش با نتایج مطالعات آسمند و همکاران (2015) و نجارپور و خلعتبری (2015) همخوانی ندارد.
در تبیین این نتایج میتوان گفت، یکپارچهسازی رفتاردرمانی دیالکتیکی با درمان شناختی مبتنی بر ذهن شفقتورز بر پایه روابط بین سه نوع سیستم تنظیم عاطفی، یعنی سائق، امنیت و تهدید است. استفاده از رویکردهای شفقتمحور امنیت یا آرامبخشی شفقتمحور را افزایش میدهد. در حالی که سیستم سائق برانگیختگی و تهدید را کاهش میدهد؛ بنابراین توانایی فعالیتکردن و حرکت در مسیر اهداف ارزشمند افزایش مییابد. که این احساس غنابخشی و معنادهی مجدد به زندگی را به دنبال دارد که نقطه مقابل ناامیدی و بدبینی است؛ بنابراین با آموزش مهارتهای شفقتورزی به افراد اقدامکننده به خودکشی از سطح سیستم تهدید و برانگیختگی آنها کاسته میشود و با انجام تکنیکهای ذهنآگاهی (مانند وارسی بدن، خوردن کشمش با ذهنآگاهی، گسلش عاطفی، بودن در زمان حال و قضاوتنکردن) بیشترین توجه را به خودمراقبتی و خودتسکینی میدهند که این زمینهساز تحمل پریشانی و رنج ناشی از ناامیدی، تنهایی، فقدان حل مسئله، فرار از خود یا ازخودبیگانگی و کاهش تکانشوری است.
در تبیین اثربخشی سیستم رواندرمانی تحلیل شناختی رفتاری میتوان گفت، افراد اقدامکننده به خودکشی به طور مداوم یک سابقه رشدی مملو از فاصلهگرفتن از افراد مهم زندگی، بدزبانی و بدرفتاریهای روانشناختی (برای مثال بدزبانی و بدرفتاریهای آسیبزننده و تحقیرکننده افراد مهم) از سوی آنها یا آسیبهای روانشناختی هیجانی جدی (برای مثال سوءاستفاده جنسی/ جسمی یا بیتوجهی هیجانی/ جسمی و مرگ/ جدایی والدین) (مککالو، 2012) را داشتهاند. این تجربههای بدرفتاری اولیه باعث میشود کودکان و نوجوانان از پیامدهای بینفردی اجتماعی فاجعهآمیز و قابل پیشبینی دوری کنند (تیچر و سمسون، 2013).
کنارهگیری از دنیای افراد مهم به خاطر حمایت از خود، به دلیل اینکه فرد در تلاش برای جان سالم بهدربردن از جهنم خانواده است، افراد را به سمت یک زندگی توأم با حبس در تنهایی سوق میدهد. این احساس تنهایی میتواند زمینه را برای خلأ و پوچی، ازخودبیگانگی و تغییرناپذیری فراهم آورد که خود این امر غیرقابلتحمل و زمینهساز انگیزه اقدام به خودکشی میشود. پیامد دیگر بدرفتاری همایندی انحراف/عقبماندگی از رشد بلوغ عاطفیشناختی عادی است (آهر، 2011).
بااینحال با توجه به اینکه جامعه مطالعهشده در پژوهش افراد اقدامکننده به خودکشی بودند، یافتههای بهدستآمده در این پژوهش قابلیت تعمیم به دیگر گروههای سنی و جمعیتی را ندارد. از جمله محدودیتهای دیگر، میتوان به استفاده از پرسشنامههای با سؤالات زیاد اشاره کرد که بهتر است در پژوهشهای بعدی از پرسشنامههای مشابه با حجم کمتر استفاده شود. همچنین، محدودیت دیگر این بود که اطلاعات این پژوهش با دادههای خودگزارشدهی بهدستآمده است. این دادهها در معرض سوگیری قرار دارند.
پیشنهاد میشود در سطح مدارس و دانشگاهها هر ساله آزمونهای غربالگری انجام شود تا ضمن بررسی وضعیت سلامت روانی نوجوانان و دانشجویان اعم از دختر و پسر، مواردی که نیاز به مداخله در حیطههای سلامت و بهداشت روانی دارند، شناسایی شود و با کمک سازمانهای مربوطه و همکاری خانوادهها در مسیر تعدیل شرایط نوجوانانی که آسیبهای روانی دارند و همچنین مشکلات درونخانوادگی آنها گامهای عملی بردارند تا از وخیمترشدن شرایط آنها و تبدیلشدن آنها به وضعیت آسیبهای روانی جدی مانند اقدام به خودکشی پیشگیری شود. پیشنهاد میشود در مطالعات آینده اثربخشی سیستم رواندرمانی تحلیل شناختیرفتاری و الگوی یکپارچهسازی رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز روی سایر اختلالات روانی اجرا شود تا اثربخشی درمانهای التقاطی مشخص شود. همچنین پیشنهاد میشود در پژوهشهای آینده پیگیریهای یک، دو و چندماهه اجرا شود تا ثبات مداخله در طول زمان مشخص شود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این پژوهش بر اساس کدهای اخلاق حرفهای روانپزشکان و روانشناسان به شماره IR. KUMS. REC. 1396. 399 انجام شده است. برای اجرای ملاحظات ذکرشده، این نکات رعایت شده است: 1. شرکت افراد در این طرح، داوطلبانه و با گرفتن رضایتنامه کتبی؛ 2. ارائه اطلاعات کافی درباره چگونگی پژوهش به تمامی شرکتکنندگان؛ 3. احترام به اصل رازداری؛ اطمینانبخشی به شرکتکنندگان مبنی بر عدم ضرر و زیان به دلیل شرکت در این پژوهش؛ 5. تحمیل نکردن هزینه ناشی از شرکت در برنامههای آموزشی؛ 6. پیگیری مداخلهای در صورت لزوم حتی پس از پایان پژوهش یا خروج شرکتکنندگان از پژوهش؛ 7. امکان انصراف شرکتکنندگان در صورت تمایل نداشتن به همکاری در هر مرحله از پژوهش؛ و 8. اجرای جلسات آموزشی برای افراد گواه پس از پایان پژوهش (در صورت تمایل آنان).
حامی مالی
این مطالعه مستخرج از پایاننامه دکترای محمدجواد بگیان کوله مرزی از گروه روانشناسی دانشکده ادبیات و علوم انسانی دانشگاه رازی کرمانشاه است.
مشارکت نویسندگان
مشارکت نویسندگان به این شرح است: نظارت و راهنمایی: جهانگیر کرمی؛ روششناسی و اعتبارسنجی: خدامراد مؤمنی و عادله الهی؛ و مفهومسازی، تحلیل مطالب و تدوین: محمدجواد بگیان کوله مرزی.
تعارض منافع
بنا به اظهار نویسندگان این مقاله تعارض منافع نداشته است.
سپاسگزاری
نویسندگان این مقاله از همه افراد شرکتکننده در پژوهش، شورای پژوهشی دانشگاه علوم پزشکی کرمانشاه، ریاست و حراست بیمارستان امام خمینی (ره) و تمامی مسئولینی که در اجرای پژوهش همکاری کردهاند تشکر و قدردانی میکنند.
متن کامل: (3800 مشاهده)
مقدمه
بر مبنای تعریف مرکز مطالعات انستیتو ملی بهداشت روانی آمریکا، خودکشی تلاش آگاهانه به منظور خاتمهدادن به زندگی شخصی است که شاید این تلاش به اقدام تبدیل شود یا فقط به شکل یک احساس در فرد باقی بماند (لینارس، 2010). آمار خودکشی معمولاً با سایر جرائم و آسیبهای جسمانی و روانشناختی ارتباط پیدا میکند؛ به طوری که در میان گروههای مبتلا به اعتیاد، افسردگی، اختلالات شخصیت، بهویژه اختلال شخصیت مرزی و اختلالات طیف اسکیزوفرنی، خودکشی بیشتر دیده میشود (سالیوان، آنست، سیمون، لو و دال برگ، 2015).
اغلب پژوهشهای حوزه خودکشی روی همبستههای این پدیده تمرکز داشتهاند، اما راه دیگر برای بهترشناختن و پیشبینی اقدام به خودکشی، شناخت انگیزههای اقدام به خودکشی است (دراپو، کارل و مور، 2016). درک متداولترین انگیزههای اقدام به خودکشی میتواند مدلهای مفهومی خودکشی را غنی و طراحی برنامههای پیشگیری و مداخله در خودکشی را تسهیل کند (می و کلونسکی، 2013). نظریه خودکشی شنایدمن (1993)، مرویجک و وایس (2016) درد روانی (درد روانشناختی) را بهعنوان انگیزه اصلی اقدام به خودکشی قلمداد میکند.
نظریه فرار بامیستر (1990)، لی و همکاران (2014) بیان میکند که بسیاری از اقدام به خودکشیها برای کاهش خودآگاهی منفی است. در نظریه بینفردی جوینر (2005) دو حوزه فشار ادراکشده و احساس تعلق ازبینرفته، با یکدیگر تعامل میکنند و میل به خودکشی را افزایش میدهند. دیگر نظریهها به نقش ناامیدی، حل مسئله (می و کلونسکی، 2013)، تکانشگری (می، اوبراین، لیو و کلونسکی، 2016) و تعامل بینفردی (می و کلونسکی، 2013) به عنوان انگیزههای اقدام به خودکشی اشارهکردهاند.
از جمله عوامل محافظتکننده در برابر خودکشی تابآوری است. تابآوری عبارت است از توانایی یا قدرت بازگشت به حالت یا موقعیت اولیه، بعد از خمیدهشدن، فشرده یا کشیدهشدن و اما در اصطلاح روانشناختی، توانایی بهبود سریع بعد از بیماری، افسردگی و ناخوشی است (گودینگ، وود و ترایر، 2010). مفهوم تابآوری در برابر خودکشی یکی از مفاهیمی است که عثمان و همکاران (2004) مطرح کردند. مفهوم تابآوری در برابر خودکشی به توانایی ادراکشده فرد برای مقابله با افکار خودکشی، دردسترسبودن منابع خارجی و ارزیابی فرد از تواناییاش هنگام مواجهه با وقایع منفی اطلاق میشود (گاتی رز و همکاران، 2012).
کاهش نشانهها و علائم آشفتگی روانشناختی و اقدام به خودکشی با توجه به ماهیت تکرارپذیر و عودکننده آن مستلزم کاربرد درمانهای بلندمدتتر و روشهای درمانگری خاص و عمیقتر برای رفع کمبود مهارتهای اختصاصی افراد اقدامکننده به خودکشی است. در این میان یکپارچهکردن رفتاردرمانی دیالکتیکی که بهویژه برای افرادی طراحی شده است که رفتارهای خودآسیبی نظیر جرح خویشتن، افکار خودکشی، میل به خودکشی و تلاش برای خودکشی دارند با درمان شناختی مبتنی بر ذهن شفقتورز که سیر تاریخی شکلگیری این مدل درمانی در بهبودنیافتن هیجانهای منفی در درمان شناختیرفتاری صورت گرفته است (قربانی، واتسون، چن و نوربالا، 2012) میتواند این خلأ را پوشش دهد. شفقت، مهارتی است که میتوان آن را به کسی آموخت و سپس با تمرین آن از سوی افراد، سیستمهای فیزیولوژی عصبی و ایمنی فرد را تحت تأثیر قرار داد (برقی ایرانی، بگیان کوله مرز و بختی، 1395).
نتایج پژوهشها اثربخشی این رویکردها را بر کاهش مشکلات هیجانی (گیلبرت، 2014)، افسردگی، اضطراب (براینس و همکاران، 2014)، نگرانی، ترس و حملات پانیک (تیرچ، 2012)، سایکوز (براهلر و همکاران، 2013) و رفتارهای شبهخودکشی (وان ولیت و جینیویو، 2011)، نشان دادهاند؛ بنابراین، انجام پژوهشهای بیشتر برای بررسی کارایی این مدل بهویژه در بافت فرهنگ شرقی که ماهیتی متفاوت با فرهنگ غرب دارد، ضرورتی برای ساخت رویکردی یکپارچه برای کاهش انگیزههای اقدام به خودکشی بود. از سوی دیگر سیستم رواندرمانی تحلیل شناختیرفتاری که مککالو (2010) برای درمان افسردگی مزمن طراحی کرده است و مدل درمان بینفردی را با درمان شناختیرفتاری ترکیب میکند. به افراد آموزش میدهد چگونه الگوهای رفتاری و شناختیشان، مشکلات بینفردی را ایجاد و تداوم میبخشد (سوان و هول، 2007).
اثربخشی رواندرمانی تحلیل شناختیرفتاری درمان تا کنون برای گستره وسیعی از اختلالات روانی همچون افسردگی مزمن همبود با درد، اختلال شخصیت مرزی، رفتارهای خودکشیگرا، مصرف مواد و رفتارهای اعتیادآور، الکل و اختلال استرس پس از سانحه (مککالو، شرمن و بنپرتی، 2014)، مشکلات رفتاری کودکان، تعارضات زوجها و اختلالات اضطرابی (دریسکول، کوکروویکس، ریردون و جوی نر، 2004) تأیید شده است. نتایج پژوهشهای فورکمن و همکاران (2016) با هدف اثربخشی درمان شناختی مبتنی بر ذهنآگاهی و سیستم رواندرمانی تحلیل شناختیرفتاری بر ایدهپردازی خودکشی افراد مبتلا به افسردگی مزمن نشان دادند هر دو درمان شناختی مبتنی بر ذهنآگاهی و سیستم رواندرمانی تحلیل شناختیرفتاری بر کاهش ایدهپردازی خودکشی و علائم افسردگی اثربخش بودهاند. همچنین نتایج آزمونهای تعقیبی نشان داد بین دو درمان تفاوت معنیداری مشاهده نشد. وانگ و همکاران (2017) در مطالعهای نشان دادند درمان شناختی مبتنی بر ذهن شفقتورز بر کاهش پرخاشگری، تکانشگری و احساس گناه و شرم ناشی از مصرف مواد اثربخش است.
مارتین، لزلی، لازوسکی و کامینز (2017) دریافتند مادران مبتلا به دشواری در نظمبخشی هیجانی، که حداقل دو یا چند تشخیص از اختلالات محور I را داشتند، بعد از دریافت مهارتهای گروهی رفتاردرمانی دیالکتیکی، دشواری هیجانی کمتری داشتند. مهلوم و همکاران (2016) در یک پیگیری یکساله نشان دادند رفتاردرمانی دیالکتیکی در مقایسه با مراقبتهای معمولی، فراوانی رفتارهای خودآسیبرسان، ایدهپردازی خودکشی، ناامیدی، افسردگی و نشانههای اختلال شخصیت مرزی را کاهش و سطح عملکرد کلی را افزایش میدهد.
درمجموع با توجه به تمرکز اولیه رواندرمانی تحلیل شناختیرفتاری بر تعاملات بینفردی و حل مسئله اجتماعی به همراه تأکید بر نیازهای هیجانی، توجه هر دو رویکرد به یک نظریه بیوسایکوسوشیال (زیستی و روانیاجتماعی) انگیزهای شد که پژوهشگران این درمان را در افراد اقدامکننده به خودکشی به کار گیرند و زمینهساز مداخلات بعدی برای پژوهشگران شوند که این علتها ضرورت انتخاب این دو رواندرمانی را برای افراد اقدامکننده به خودکشی نشان میدهد. بر همین اساس این فرضیهها تدوین شد: 1. سیستم رواندرمانی تحلیل شناختیرفتاری و یکپارچهسازی رفتاردرمانی دیالکتیکی با درمان شناختی مبتنی بر ذهن شفقتورز موجب تابآوری افراد اقدامکننده به خودکشی میشود و این اثر تا مرحله پیگیری ادامه دارد. 2. سیستم رواندرمانی تحلیل شناختیرفتاری و یکپارچهسازی رفتاردرمانی دیالکتیکی با درمان شناختی مبتنی بر ذهن شفقتورز موجب کاهش انگیزههای اقدام به خودکشی در افراد اقدامکننده به خودکشی میشود و این اثر تا مرحله پیگیری ادامه دارد.
روش
جامعه آماری، نمونه و روش اجرای پژوهش
طرح نیمهآزمایشی این پژوهش پیشآزمونپسآزمون و پیگیری یکماهه با گروه کنترل است. جامعه آماری این پژوهش را تمام افراد 16 تا 40ساله اقدامکننده به خودکشی به روش مسمومیت دارویی افرادی بودند که اول خودکشی کردند و بعد در بیمارستان بستری شدند شهر کرمانشاه تشکیل میدادند. نمونه آماری این پژوهش 48 نفر از افراد اقدامکننده به خودکشی بودند. ملاکهای ورود به مطالعه:1. افراد نمونه تحقیق اقدام به خودکشی به روش مسمومیت دارویی کرده باشند. 2. برای اولینبار اقدام به خودکشی کرده باشند. 3. سنشان حداقل 16 و حداکثر 40 بوده باشد. 4. حداقل سطح تحصیلاتشان برای پاسخگویی به سؤالات پرسشنامهها سیکل بوده باشد. 5. مصرف دارو یا مداخلهای زیستی از سوی روانپزشک تا زمان ورود به رواندرمانی را داشته باشند. 6. از شش ماه قبل از ورود به پژوهش از رواندرمانی دیگری استفاده نکرده باشند. 7. بر اساس تشخیص پزشکی و روانپزشکی فرد بیماری جسمانی و روانشناختی (مانند معلولیت جسمانی و یا صرع که مانع شرکت در جلسات شود) نداشته باشند.
معیارهای خروج از پژوهش عبارت بودند از: 1. افراد تمایلی برای شرکت در جلسات نداشته باشند؛ 2. فرد متقاضی دریافت کمکهای دیگری همچون خدمات مددکاری اجتماعی باشد و یا همزمان در برنامههای درمانی دیگر شرکت داشته باشد. 3. بیمارانی با علائم روانپریشی (توهم و هذیان) که سابقه مانیا، هیپومانیا یا عقبماندگی ذهنی داشته باشند و افراد اقدامکننده به خودکشی که مداخلات رواندرمانی سهجلسهای از مراکز بهداشتیدرمانی پس از ترخیص از بیمارستان دریافت کرده بودند از مطالعه خارج شدند.
درباره انتخاب نمونه باید اشاره کرد که در روش آزمایشی باید هر زیرگروه حداقل 15 نفر باشد و برای اینکه نمونه انتخابشده نماینده واقعی جامعه باشد و پژوهش اعتبار بیرونی زیادی داشته باشد، تعداد نمونه 48 نفر (16 نفر برای هر گروه) در نظر گرفته شد (دلاور، 2015). در این پژوهش با توجه به الگوی رفتاردرمانی دیالکتیکی میلر، راتوس و لینهان (2006) برای خودکشی و درمان شناختی مبتنی بر ذهن شفقتورز گیلبرت (2014) باید از گروههای شش تا هشتنفری استفاده شود، ولی برای اینکه پژوهش اعتبار بیرونی زیادی داشته باشد و پژوهشگران به خاطر عمل افت آزمودنی با مشکل تعمیمپذیری مواجه نشوند برای هر گروه 16 نفر در نظر گرفته شد. تداخل عملهای آزمایشی نیز با ایجاد ملاک ورود و خروج کنترل شد.
ابزار
مصاحبه بالینی بر مبنای پنجمین راهنمای تشخیصی و آماری اختلالات روانی
مصاحبه تشخیصی ساختاریافته و نیمهساختاریافته از مجموعه نظامداری از سؤالات اختصاصی تشکیل میشوند که هدف آنها ارزیابی آن دسته از الگوهای رفتاری، افکار و احساسات مراجع است که به نوعی با تشخیص اختلال آنها ارتباط دارد (انجمن روانپزشکی آمریکا، 2013). این مصاحبه بر اساس الگوی رابرت یافیت از مراجعان انجام شد.
پرسشنامه تابآوری در برابر خودکشی
این پرسشنامه را برای اولینبار عثمان و همکاران (2004) ساختند. این پرسشنامه 25 ماده دارد که به سنجش ابعاد محافظ درونی سؤالات (1 تا 10)، ثبات هیجانی سؤالات (11 تا 19) و محافظ بیرونی سؤالات (20 تا 25) میپردازد. در این پرسشنامه از روش نمرهگذاری لیکرت استفاده میشود. در یک پژوهش بینفرهنگی فنگ، فریدنتال و عثمان (2014) ویژگیهای روانسنجی این پرسشنامه در چین و آمریکا بررسی کردند. آنها پایایی این پرسشنامه را در نمونه آمریکایی بر اساس آلفای کرونباخ برای کل پرسشنامه 92/0 و برای خردهمقیاسهای محافظ درونی، ثبات هیجانی و محافظ بیرونی به ترتیب 92/0، 89/0 و 83/0 گزارش کردند. مهدییار و نجاتی (1395) ضرایب آلفای کرونباخ را برای کل پرسشنامه برابر با 96/0 و ضریب بازآزمایی آن را در فاصله دو هفته 83/0 گزارش کردند. در این پژوهش، ضریب پایایی خردهمقیاسهای محافظ درونی با روش آلفای کرونباخ، 954/0، ثبات هیجانی 965/0، عوامل محافظ بیرونی 912/0 و برای کل پرسشنامه 976/0 به دست آمد.
پرسشنامه انگیزه برای اقدام به خودکشی
پرسشنامه انگیزه برای اقدام به خودکشی می و کلونسکی (2013) یک ابزار خودسنجی 54سؤالی است. این مقیاس بر اساس طیفی پنجدرجهای از اصلاً مهم نیست=1 تا بسیار مهم است=5 تنظیمشده است. نمره کلی فرد بر اساس جمع نمرهها محاسبه میشود که از 54 تا 270 است. مقیاس انگیزه برای اقدام به خودکشی می و کلونسکی (2013) ترکیبی از 10 عامل ناامیدی، درد ذهنی، فرار و اجتناب، درماندگی، حس تعلق کم، بیپروایی و نترسبودن، اثر بینفردی، کمکطلبی، تکانشوری و حل مسئله است. ضرایب آلفای کرونباخ برای خردهمقیاسهای در دامنه 55/0 برای کمکطلبی تا 89/0 و برای تأثیر بینفردی قرار داشت.
در این مطالعه به منظور بررسی ساختار عاملی پرسشنامه از تحلیل عامل اکتشافی به روش تحلیل مؤلفههای اصلی استفاده شد. مقدار کیسر مایر الکین برابر با 810/0 و مقدار مجذور کای انتقالیافته آزمون کرویت بارتلت برابر با 991/4433 به دست آمد که با درجه آزادی 1431 معنیدار بود (001/0≥P). همسانی درونی مؤلفههای پرسشنامه انگیزه برای اقدام به خودکشی به روش آلفای کرونباخ برای ناامیدی 83/0، درد ذهنی (روانشناختی) 75/0، فرار و اجتناب 76/0، درماندگی 68/0، حس تعلق کم 68/0، بیپروایی و نترسبودن 74/0، تأثیر بینفردی 72/0، جستوجوی کمک و حل مسئله 75/0، تکانشوری 73/0 و نمره کل انگیزه برای اقدام به خودکشی 94/0 به دست آمد.
در این پژوهش پژوهشگر با تلفیق دو رویکرد رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز سعی در تدوین برنامه درمانی جامعی داشته است که ساختار جلسات درمانی آن بر اساس راهنمای رفتاردرمانی دیالکتیکی میلر و همکاران (2006) برای خودکشی و گیلبرت (2014)تدوینشده است. همچنین ساختار جلسات رواندرمانی تحلیل شناختیرفتاری گروهی بر اساس راهنمای جامع سیستم رواندرمانی تحلیل شناختیرفتاری سایق و بنپرتی (2016) برای افسردگی همراه با ایدهپردازی خودکشی تدوین شده است که خلاصه جلسات آن در جدول شماره 1 آمده است
یافتهها
قبل از تحلیل دادههای مربوط به فرضیهها، برای اطمینان از اینکه دادههای این پژوهش مفروضههای زیربنایی تحلیل کوواریانس را برآورد میکنند، دادهها بررسی شدند. بدین منظور شش مفروضه تحلیل کوواریانس شامل عادیبودن واریانسها (بررسی با استفاده از آزمون شاپیرو ویلک)، خطیبودن (بررسی با استفاده از نمودار پراکندگی)، همخطی چندگانه (محاسبه ضرایب همبستگی بین متغیرهای کوواریتهاو نداشتن همبستگی بیشتر از 90/0)، بررسی دادههای پرت (استفاده از نمودار باکس ویسکر)، همگنی واریانسها (نتایج آزمون لوین نشان داد شرط تساوی واریانسها وجود دارد و میتوان اطمینان حاصل کرد پراکندگی نمرات در هر سه گروه یکسان است. نتایج آزمون باکس نشان داد همگنی ماتریسهای واریانس/کوواریانس نیز بهدرستی رعایت شده است) و همگنی شیبهای رگرسیونی بررسی شد.
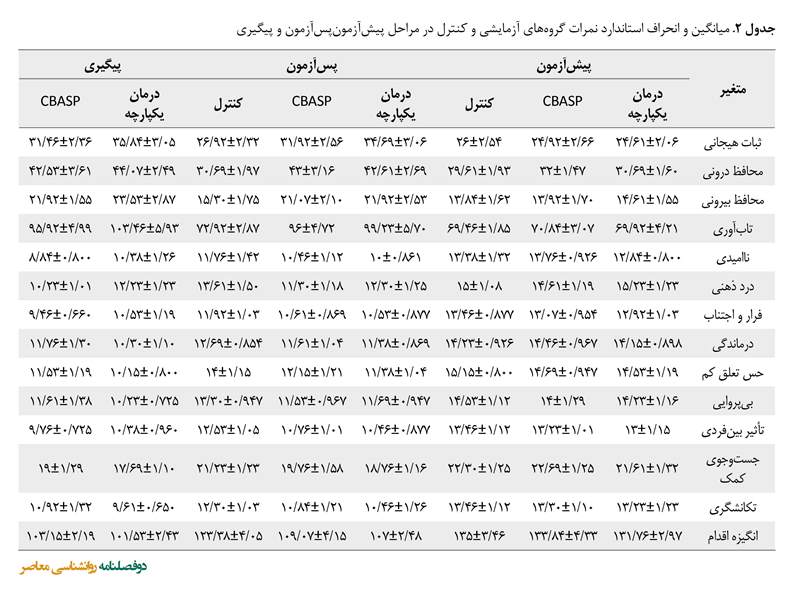
بین متغیرهای کمکی (در این پژوهش پیشآزمون) و متغیرهای وابسته (در این پژوهش پسآزمون) در همه سطوح عامل (یعنی گروههای آزمایش و کنترل) برابری حاکم بود و تعامل غیرمعنیداری بین متغیر وابسته و کمکی (کوواریتها) مشاهده شد. پس فرض همگنی شیبهای رگرسیونی برقرار است. همانطور که در جدول شماره 2 مشاهده میشود میانگین (و انحراف استاندار) نمره متغیرهای تابآوری در برابر خودکشی و انگیزههای اقدام به خودکشی در سه موقعیت پیشآزمون، پسآزمون و پیگیری (به تفکیک گروه) آمده است. نتایج حاصل از یافتههای توصیفی میانگین و انحراف استاندارد در سه موقعیت پیشآزمون، پسآزمون و پیگیری در جدول شماره 2 آمده است.
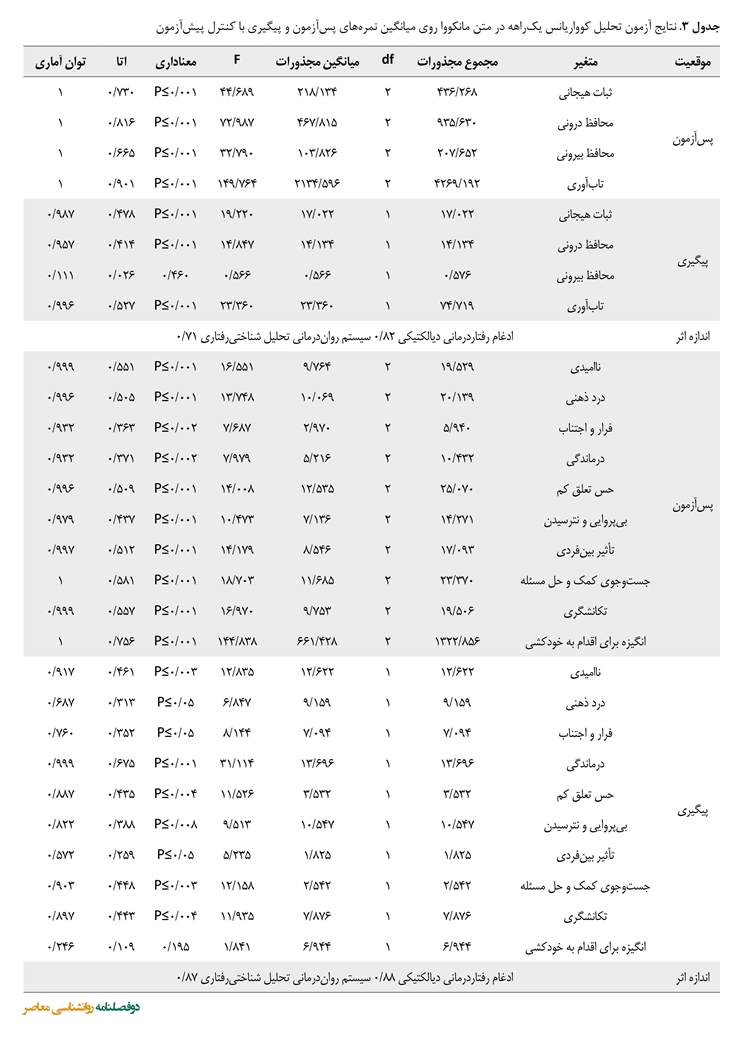
اطلاعات مربوط به شاخصهای اعتباری آزمون تحلیل کوواریانس یکراهه در متن مانکووا نشان داد عامل بینآزمودنیها و گروهها بر تابآوری در برابر خودکشی در مرحله پسآزمون با 001/0>P، 773/24=(62 و 6)F و در مرحله پیگیری با 001/0>P، 658/11=(19 و 3)F و بر انگیزههای اقدام به خودکشی در مرحله پسآزمون با 100/0>P، 377/9=(38 و 18)F و در مرحله پیگیری با 100/0>P، 270/8=(9 و 7)F اثر معنیداری دارد (جدول شماره 3).
بر مبنای تعریف مرکز مطالعات انستیتو ملی بهداشت روانی آمریکا، خودکشی تلاش آگاهانه به منظور خاتمهدادن به زندگی شخصی است که شاید این تلاش به اقدام تبدیل شود یا فقط به شکل یک احساس در فرد باقی بماند (لینارس، 2010). آمار خودکشی معمولاً با سایر جرائم و آسیبهای جسمانی و روانشناختی ارتباط پیدا میکند؛ به طوری که در میان گروههای مبتلا به اعتیاد، افسردگی، اختلالات شخصیت، بهویژه اختلال شخصیت مرزی و اختلالات طیف اسکیزوفرنی، خودکشی بیشتر دیده میشود (سالیوان، آنست، سیمون، لو و دال برگ، 2015).
اغلب پژوهشهای حوزه خودکشی روی همبستههای این پدیده تمرکز داشتهاند، اما راه دیگر برای بهترشناختن و پیشبینی اقدام به خودکشی، شناخت انگیزههای اقدام به خودکشی است (دراپو، کارل و مور، 2016). درک متداولترین انگیزههای اقدام به خودکشی میتواند مدلهای مفهومی خودکشی را غنی و طراحی برنامههای پیشگیری و مداخله در خودکشی را تسهیل کند (می و کلونسکی، 2013). نظریه خودکشی شنایدمن (1993)، مرویجک و وایس (2016) درد روانی (درد روانشناختی) را بهعنوان انگیزه اصلی اقدام به خودکشی قلمداد میکند.
نظریه فرار بامیستر (1990)، لی و همکاران (2014) بیان میکند که بسیاری از اقدام به خودکشیها برای کاهش خودآگاهی منفی است. در نظریه بینفردی جوینر (2005) دو حوزه فشار ادراکشده و احساس تعلق ازبینرفته، با یکدیگر تعامل میکنند و میل به خودکشی را افزایش میدهند. دیگر نظریهها به نقش ناامیدی، حل مسئله (می و کلونسکی، 2013)، تکانشگری (می، اوبراین، لیو و کلونسکی، 2016) و تعامل بینفردی (می و کلونسکی، 2013) به عنوان انگیزههای اقدام به خودکشی اشارهکردهاند.
از جمله عوامل محافظتکننده در برابر خودکشی تابآوری است. تابآوری عبارت است از توانایی یا قدرت بازگشت به حالت یا موقعیت اولیه، بعد از خمیدهشدن، فشرده یا کشیدهشدن و اما در اصطلاح روانشناختی، توانایی بهبود سریع بعد از بیماری، افسردگی و ناخوشی است (گودینگ، وود و ترایر، 2010). مفهوم تابآوری در برابر خودکشی یکی از مفاهیمی است که عثمان و همکاران (2004) مطرح کردند. مفهوم تابآوری در برابر خودکشی به توانایی ادراکشده فرد برای مقابله با افکار خودکشی، دردسترسبودن منابع خارجی و ارزیابی فرد از تواناییاش هنگام مواجهه با وقایع منفی اطلاق میشود (گاتی رز و همکاران، 2012).
کاهش نشانهها و علائم آشفتگی روانشناختی و اقدام به خودکشی با توجه به ماهیت تکرارپذیر و عودکننده آن مستلزم کاربرد درمانهای بلندمدتتر و روشهای درمانگری خاص و عمیقتر برای رفع کمبود مهارتهای اختصاصی افراد اقدامکننده به خودکشی است. در این میان یکپارچهکردن رفتاردرمانی دیالکتیکی که بهویژه برای افرادی طراحی شده است که رفتارهای خودآسیبی نظیر جرح خویشتن، افکار خودکشی، میل به خودکشی و تلاش برای خودکشی دارند با درمان شناختی مبتنی بر ذهن شفقتورز که سیر تاریخی شکلگیری این مدل درمانی در بهبودنیافتن هیجانهای منفی در درمان شناختیرفتاری صورت گرفته است (قربانی، واتسون، چن و نوربالا، 2012) میتواند این خلأ را پوشش دهد. شفقت، مهارتی است که میتوان آن را به کسی آموخت و سپس با تمرین آن از سوی افراد، سیستمهای فیزیولوژی عصبی و ایمنی فرد را تحت تأثیر قرار داد (برقی ایرانی، بگیان کوله مرز و بختی، 1395).
نتایج پژوهشها اثربخشی این رویکردها را بر کاهش مشکلات هیجانی (گیلبرت، 2014)، افسردگی، اضطراب (براینس و همکاران، 2014)، نگرانی، ترس و حملات پانیک (تیرچ، 2012)، سایکوز (براهلر و همکاران، 2013) و رفتارهای شبهخودکشی (وان ولیت و جینیویو، 2011)، نشان دادهاند؛ بنابراین، انجام پژوهشهای بیشتر برای بررسی کارایی این مدل بهویژه در بافت فرهنگ شرقی که ماهیتی متفاوت با فرهنگ غرب دارد، ضرورتی برای ساخت رویکردی یکپارچه برای کاهش انگیزههای اقدام به خودکشی بود. از سوی دیگر سیستم رواندرمانی تحلیل شناختیرفتاری که مککالو (2010) برای درمان افسردگی مزمن طراحی کرده است و مدل درمان بینفردی را با درمان شناختیرفتاری ترکیب میکند. به افراد آموزش میدهد چگونه الگوهای رفتاری و شناختیشان، مشکلات بینفردی را ایجاد و تداوم میبخشد (سوان و هول، 2007).
اثربخشی رواندرمانی تحلیل شناختیرفتاری درمان تا کنون برای گستره وسیعی از اختلالات روانی همچون افسردگی مزمن همبود با درد، اختلال شخصیت مرزی، رفتارهای خودکشیگرا، مصرف مواد و رفتارهای اعتیادآور، الکل و اختلال استرس پس از سانحه (مککالو، شرمن و بنپرتی، 2014)، مشکلات رفتاری کودکان، تعارضات زوجها و اختلالات اضطرابی (دریسکول، کوکروویکس، ریردون و جوی نر، 2004) تأیید شده است. نتایج پژوهشهای فورکمن و همکاران (2016) با هدف اثربخشی درمان شناختی مبتنی بر ذهنآگاهی و سیستم رواندرمانی تحلیل شناختیرفتاری بر ایدهپردازی خودکشی افراد مبتلا به افسردگی مزمن نشان دادند هر دو درمان شناختی مبتنی بر ذهنآگاهی و سیستم رواندرمانی تحلیل شناختیرفتاری بر کاهش ایدهپردازی خودکشی و علائم افسردگی اثربخش بودهاند. همچنین نتایج آزمونهای تعقیبی نشان داد بین دو درمان تفاوت معنیداری مشاهده نشد. وانگ و همکاران (2017) در مطالعهای نشان دادند درمان شناختی مبتنی بر ذهن شفقتورز بر کاهش پرخاشگری، تکانشگری و احساس گناه و شرم ناشی از مصرف مواد اثربخش است.
مارتین، لزلی، لازوسکی و کامینز (2017) دریافتند مادران مبتلا به دشواری در نظمبخشی هیجانی، که حداقل دو یا چند تشخیص از اختلالات محور I را داشتند، بعد از دریافت مهارتهای گروهی رفتاردرمانی دیالکتیکی، دشواری هیجانی کمتری داشتند. مهلوم و همکاران (2016) در یک پیگیری یکساله نشان دادند رفتاردرمانی دیالکتیکی در مقایسه با مراقبتهای معمولی، فراوانی رفتارهای خودآسیبرسان، ایدهپردازی خودکشی، ناامیدی، افسردگی و نشانههای اختلال شخصیت مرزی را کاهش و سطح عملکرد کلی را افزایش میدهد.
درمجموع با توجه به تمرکز اولیه رواندرمانی تحلیل شناختیرفتاری بر تعاملات بینفردی و حل مسئله اجتماعی به همراه تأکید بر نیازهای هیجانی، توجه هر دو رویکرد به یک نظریه بیوسایکوسوشیال (زیستی و روانیاجتماعی) انگیزهای شد که پژوهشگران این درمان را در افراد اقدامکننده به خودکشی به کار گیرند و زمینهساز مداخلات بعدی برای پژوهشگران شوند که این علتها ضرورت انتخاب این دو رواندرمانی را برای افراد اقدامکننده به خودکشی نشان میدهد. بر همین اساس این فرضیهها تدوین شد: 1. سیستم رواندرمانی تحلیل شناختیرفتاری و یکپارچهسازی رفتاردرمانی دیالکتیکی با درمان شناختی مبتنی بر ذهن شفقتورز موجب تابآوری افراد اقدامکننده به خودکشی میشود و این اثر تا مرحله پیگیری ادامه دارد. 2. سیستم رواندرمانی تحلیل شناختیرفتاری و یکپارچهسازی رفتاردرمانی دیالکتیکی با درمان شناختی مبتنی بر ذهن شفقتورز موجب کاهش انگیزههای اقدام به خودکشی در افراد اقدامکننده به خودکشی میشود و این اثر تا مرحله پیگیری ادامه دارد.
روش
جامعه آماری، نمونه و روش اجرای پژوهش
طرح نیمهآزمایشی این پژوهش پیشآزمونپسآزمون و پیگیری یکماهه با گروه کنترل است. جامعه آماری این پژوهش را تمام افراد 16 تا 40ساله اقدامکننده به خودکشی به روش مسمومیت دارویی افرادی بودند که اول خودکشی کردند و بعد در بیمارستان بستری شدند شهر کرمانشاه تشکیل میدادند. نمونه آماری این پژوهش 48 نفر از افراد اقدامکننده به خودکشی بودند. ملاکهای ورود به مطالعه:1. افراد نمونه تحقیق اقدام به خودکشی به روش مسمومیت دارویی کرده باشند. 2. برای اولینبار اقدام به خودکشی کرده باشند. 3. سنشان حداقل 16 و حداکثر 40 بوده باشد. 4. حداقل سطح تحصیلاتشان برای پاسخگویی به سؤالات پرسشنامهها سیکل بوده باشد. 5. مصرف دارو یا مداخلهای زیستی از سوی روانپزشک تا زمان ورود به رواندرمانی را داشته باشند. 6. از شش ماه قبل از ورود به پژوهش از رواندرمانی دیگری استفاده نکرده باشند. 7. بر اساس تشخیص پزشکی و روانپزشکی فرد بیماری جسمانی و روانشناختی (مانند معلولیت جسمانی و یا صرع که مانع شرکت در جلسات شود) نداشته باشند.
معیارهای خروج از پژوهش عبارت بودند از: 1. افراد تمایلی برای شرکت در جلسات نداشته باشند؛ 2. فرد متقاضی دریافت کمکهای دیگری همچون خدمات مددکاری اجتماعی باشد و یا همزمان در برنامههای درمانی دیگر شرکت داشته باشد. 3. بیمارانی با علائم روانپریشی (توهم و هذیان) که سابقه مانیا، هیپومانیا یا عقبماندگی ذهنی داشته باشند و افراد اقدامکننده به خودکشی که مداخلات رواندرمانی سهجلسهای از مراکز بهداشتیدرمانی پس از ترخیص از بیمارستان دریافت کرده بودند از مطالعه خارج شدند.
درباره انتخاب نمونه باید اشاره کرد که در روش آزمایشی باید هر زیرگروه حداقل 15 نفر باشد و برای اینکه نمونه انتخابشده نماینده واقعی جامعه باشد و پژوهش اعتبار بیرونی زیادی داشته باشد، تعداد نمونه 48 نفر (16 نفر برای هر گروه) در نظر گرفته شد (دلاور، 2015). در این پژوهش با توجه به الگوی رفتاردرمانی دیالکتیکی میلر، راتوس و لینهان (2006) برای خودکشی و درمان شناختی مبتنی بر ذهن شفقتورز گیلبرت (2014) باید از گروههای شش تا هشتنفری استفاده شود، ولی برای اینکه پژوهش اعتبار بیرونی زیادی داشته باشد و پژوهشگران به خاطر عمل افت آزمودنی با مشکل تعمیمپذیری مواجه نشوند برای هر گروه 16 نفر در نظر گرفته شد. تداخل عملهای آزمایشی نیز با ایجاد ملاک ورود و خروج کنترل شد.
ابزار
مصاحبه بالینی بر مبنای پنجمین راهنمای تشخیصی و آماری اختلالات روانی
مصاحبه تشخیصی ساختاریافته و نیمهساختاریافته از مجموعه نظامداری از سؤالات اختصاصی تشکیل میشوند که هدف آنها ارزیابی آن دسته از الگوهای رفتاری، افکار و احساسات مراجع است که به نوعی با تشخیص اختلال آنها ارتباط دارد (انجمن روانپزشکی آمریکا، 2013). این مصاحبه بر اساس الگوی رابرت یافیت از مراجعان انجام شد.
پرسشنامه تابآوری در برابر خودکشی
این پرسشنامه را برای اولینبار عثمان و همکاران (2004) ساختند. این پرسشنامه 25 ماده دارد که به سنجش ابعاد محافظ درونی سؤالات (1 تا 10)، ثبات هیجانی سؤالات (11 تا 19) و محافظ بیرونی سؤالات (20 تا 25) میپردازد. در این پرسشنامه از روش نمرهگذاری لیکرت استفاده میشود. در یک پژوهش بینفرهنگی فنگ، فریدنتال و عثمان (2014) ویژگیهای روانسنجی این پرسشنامه در چین و آمریکا بررسی کردند. آنها پایایی این پرسشنامه را در نمونه آمریکایی بر اساس آلفای کرونباخ برای کل پرسشنامه 92/0 و برای خردهمقیاسهای محافظ درونی، ثبات هیجانی و محافظ بیرونی به ترتیب 92/0، 89/0 و 83/0 گزارش کردند. مهدییار و نجاتی (1395) ضرایب آلفای کرونباخ را برای کل پرسشنامه برابر با 96/0 و ضریب بازآزمایی آن را در فاصله دو هفته 83/0 گزارش کردند. در این پژوهش، ضریب پایایی خردهمقیاسهای محافظ درونی با روش آلفای کرونباخ، 954/0، ثبات هیجانی 965/0، عوامل محافظ بیرونی 912/0 و برای کل پرسشنامه 976/0 به دست آمد.
پرسشنامه انگیزه برای اقدام به خودکشی
پرسشنامه انگیزه برای اقدام به خودکشی می و کلونسکی (2013) یک ابزار خودسنجی 54سؤالی است. این مقیاس بر اساس طیفی پنجدرجهای از اصلاً مهم نیست=1 تا بسیار مهم است=5 تنظیمشده است. نمره کلی فرد بر اساس جمع نمرهها محاسبه میشود که از 54 تا 270 است. مقیاس انگیزه برای اقدام به خودکشی می و کلونسکی (2013) ترکیبی از 10 عامل ناامیدی، درد ذهنی، فرار و اجتناب، درماندگی، حس تعلق کم، بیپروایی و نترسبودن، اثر بینفردی، کمکطلبی، تکانشوری و حل مسئله است. ضرایب آلفای کرونباخ برای خردهمقیاسهای در دامنه 55/0 برای کمکطلبی تا 89/0 و برای تأثیر بینفردی قرار داشت.
در این مطالعه به منظور بررسی ساختار عاملی پرسشنامه از تحلیل عامل اکتشافی به روش تحلیل مؤلفههای اصلی استفاده شد. مقدار کیسر مایر الکین برابر با 810/0 و مقدار مجذور کای انتقالیافته آزمون کرویت بارتلت برابر با 991/4433 به دست آمد که با درجه آزادی 1431 معنیدار بود (001/0≥P). همسانی درونی مؤلفههای پرسشنامه انگیزه برای اقدام به خودکشی به روش آلفای کرونباخ برای ناامیدی 83/0، درد ذهنی (روانشناختی) 75/0، فرار و اجتناب 76/0، درماندگی 68/0، حس تعلق کم 68/0، بیپروایی و نترسبودن 74/0، تأثیر بینفردی 72/0، جستوجوی کمک و حل مسئله 75/0، تکانشوری 73/0 و نمره کل انگیزه برای اقدام به خودکشی 94/0 به دست آمد.
در این پژوهش پژوهشگر با تلفیق دو رویکرد رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز سعی در تدوین برنامه درمانی جامعی داشته است که ساختار جلسات درمانی آن بر اساس راهنمای رفتاردرمانی دیالکتیکی میلر و همکاران (2006) برای خودکشی و گیلبرت (2014)تدوینشده است. همچنین ساختار جلسات رواندرمانی تحلیل شناختیرفتاری گروهی بر اساس راهنمای جامع سیستم رواندرمانی تحلیل شناختیرفتاری سایق و بنپرتی (2016) برای افسردگی همراه با ایدهپردازی خودکشی تدوین شده است که خلاصه جلسات آن در جدول شماره 1 آمده است
یافتهها
قبل از تحلیل دادههای مربوط به فرضیهها، برای اطمینان از اینکه دادههای این پژوهش مفروضههای زیربنایی تحلیل کوواریانس را برآورد میکنند، دادهها بررسی شدند. بدین منظور شش مفروضه تحلیل کوواریانس شامل عادیبودن واریانسها (بررسی با استفاده از آزمون شاپیرو ویلک)، خطیبودن (بررسی با استفاده از نمودار پراکندگی)، همخطی چندگانه (محاسبه ضرایب همبستگی بین متغیرهای کوواریتهاو نداشتن همبستگی بیشتر از 90/0)، بررسی دادههای پرت (استفاده از نمودار باکس ویسکر)، همگنی واریانسها (نتایج آزمون لوین نشان داد شرط تساوی واریانسها وجود دارد و میتوان اطمینان حاصل کرد پراکندگی نمرات در هر سه گروه یکسان است. نتایج آزمون باکس نشان داد همگنی ماتریسهای واریانس/کوواریانس نیز بهدرستی رعایت شده است) و همگنی شیبهای رگرسیونی بررسی شد.
بین متغیرهای کمکی (در این پژوهش پیشآزمون) و متغیرهای وابسته (در این پژوهش پسآزمون) در همه سطوح عامل (یعنی گروههای آزمایش و کنترل) برابری حاکم بود و تعامل غیرمعنیداری بین متغیر وابسته و کمکی (کوواریتها) مشاهده شد. پس فرض همگنی شیبهای رگرسیونی برقرار است. همانطور که در جدول شماره 2 مشاهده میشود میانگین (و انحراف استاندار) نمره متغیرهای تابآوری در برابر خودکشی و انگیزههای اقدام به خودکشی در سه موقعیت پیشآزمون، پسآزمون و پیگیری (به تفکیک گروه) آمده است. نتایج حاصل از یافتههای توصیفی میانگین و انحراف استاندارد در سه موقعیت پیشآزمون، پسآزمون و پیگیری در جدول شماره 2 آمده است.
اطلاعات مربوط به شاخصهای اعتباری آزمون تحلیل کوواریانس یکراهه در متن مانکووا نشان داد عامل بینآزمودنیها و گروهها بر تابآوری در برابر خودکشی در مرحله پسآزمون با 001/0>P، 773/24=(62 و 6)F و در مرحله پیگیری با 001/0>P، 658/11=(19 و 3)F و بر انگیزههای اقدام به خودکشی در مرحله پسآزمون با 100/0>P، 377/9=(38 و 18)F و در مرحله پیگیری با 100/0>P، 270/8=(9 و 7)F اثر معنیداری دارد (جدول شماره 3).
اطلاعات مربوط به شاخصهای اعتباری تحلیل کوواریانس چندمتغیری نشان داد بعد از کنترل پیشآزمون اثر اصلی گروه (پسآزمون و پیگیری) روی تابآوری در برابر خودکشی در مرحله پسآزمون (001/0≥P و 764/149=(33 و 2)F) و انگیزههای اقدام به خودکشی (001/0≥P و 838/144=(30 و 2)F) معنیدار است. همچنین بین میانگین نمرات پیگیری یکپارچهسازی رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز و سیستم رواندرمانی تحلیل شناختیرفتاری روی تابآوری در برابر خودکشی (001/0≥P و23/360=(21 و 1)F) و مؤلفههای انگیزههای اقدام به خودکشی تفاوت معنیداری وجود دارد. با توجه به مجذور اتا مقدار این تأثیر برای ادغام رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز بر تابآوری در برابر خودکشی 82 درصد و برای انگیزههای اقدام به خودکشی 88 درصد و سیستم رواندرمانی تحلیل شناختیرفتاری برای تابآوری در برابر خودکشی 71 درصد و برای انگیزههای اقدام به خودکشی 87 درصد است که این نشاندهنده تغییرات در مرحله پسآزمون و پیگیری گروههای آزمایش در مقایسه با گروه کنترل است.
نتایج آزمونهای تعقیبی بنفرونی نشان داد در پسآزمون رفتاردرمانی دیالکتیکی مبتنی بر شفقت و سیستم رواندرمانی تحلیل شناختیرفتاری و گروه گواه در نمرات تابآوری در برابر خودکشی و انگیزههای اقدام به خودکشی تفاوت معنیداری وجود دارد (001/0≥P). همچنین در مرحله پسآزمون بین رفتاردرمانی دیالکتیکی مبتنی بر شفقت و سیستم رواندرمانی تحلیل شناختیرفتاری تفاوتی وجود نداشت. همچنین در مرحله پیگیری بین یکپارچهسازی رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز و سیستم رواندرمانی تحلیل شناختیرفتاری در مؤلفههای تابآوری در برابر خودکشی تفاوت معنیداری وجود دارد (001/0≥P). همچنین در مرحله پیگیری بین ادغام رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز و سیستم رواندرمانی تحلیل شناختیرفتاری در مؤلفه انگیزههای اقدام به خودکشی تفاوت معنیداری وجود دارد (001/0≥P).
بحث
هدف این پژوهش مقایسه اثربخشی سیستم رواندرمانی تحلیل شناختیرفتاری و یکپارچهسازی رفتاردرمانی دیالکتیکی با درمان شناختی مبتنی بر ذهن شفقتورز بر تابآوری در برابر خودکشی و انگیزههای اقدام به خودکشی در افراد اقدامکننده بود. نتایج پژوهش نشان داد در میانگینهای نمرات پسآزمون مؤلفههای تابآوری در برابر خودکشی بین دو گروه آزمایش و گروه کنترل تفاوت وجود دارد. این نتایج با مطالعات دیگر (دریسکول و همکاران، 2004؛ مککالو، 2012؛ مهلوم و همکاران، 2016؛ وانگ و همکاران (2017) و مارتین و همکاران، 2017) همخوانی دارد.
همچنین این پژوهش با نتایج مطالعه آسمند، امامی و والیزاده (2015) و نجارپور و خلعتبری (2015) مبنی بر اینکه رفتاردرمانی دیالکتیکی بر مؤلفههای افسردگی جوانانی که اختلال شخصیت مرزی دارند و شاخصهای سلامت عمومی (افسردگی، اضطراب، نارساکنشوری اجتماعی و نشانههای جسمانی) دانشجویان اثربخش نیست، همخوانی ندارد. در این پژوهش ذکر شده است که روش آموزش رفتاردرمانی دیالکتیکی منجر به کاهش علائم افسردگی، اضطراب، نارساکنشوری اجتماعی و نشانههای جسمانی گروه آزمایش نشده است.
با عنایت به اینکه یکی از اختلالات روانشناختی پیشبینیکننده اقدام به خودکشی، افسردگی است و از آنجایی که اقدام به خودکشی پدیدهای با ابعاد زیستی، هیجانی، روانشناختی، معنوی و اجتماعی است، ناهمخوانی با این مطالعه ممکن است به علت تغییرنکردن سبک زندگی افراد افسرده باشد که برگرفته از عوامل موجود در خانواده، محیط اولیه و تجربیات اجتماعیشدن یا بهکارنگرفتن همه مهارتهای رفتاردرمانی دیالکتیکی (ذهنآگاهی، تنظیم هیجانی، کارآمدی بینفردی و تحمل پریشانی) است. همچنین درباره اثربخشی سیستم رواندرمانی تحلیل شناختیرفتاری نتایج بررسیها در مرحله ابتدایی خود برای اختلال افسردهخویی (دیستایمیا) همراه با درد، افسردگی اساسی، اختلال شخصیت مرزی، اعتیاد به مواد و الکل، افسردگی همراه با ایدهپردازی خودکشی، اختلال استرس پس از سانحه و تجربه ترومای اولیه (مککالو و همکاران، 2014)، اختلالات رفتاری و تعارضات زناشویی(دریسکول و همکاران، 2004) قرار دارد و پژوهشگران هنوز به مطالعات ناهمخوانی برخورد نکردند.
در تبیین این نتایج میتوان گفت، در روش رفتاردرمانی دیالکتیکی، افکار فرد به عنوان حوادث ذهنی تجربهشده در نظر گرفته میشود و از تمرکز و توجه روی تنفس به عنوان ابزاری برای زندگی در زمان حال استفاده میشود. با این روش بیماران آموزش میبینند تا چرخه نشخوار فکری (اقدام به خودکشی مجدد) را متوقف کنند و از افکار منفی خود فاصله بگیرند. آموزش انعطافپذیری روی توجه، غنیسازی ذهنی، توقف نشخوار فکری (من بیارزشم، من مستحق مردنم، آینده تیرهوتار است و هیچ روزنه امیدی در زندگی من نیست)، اصلاح باورهای مثبت و منفی غلط و همچنین در چالش با باورهای منفی مربوط به آشفتگی هیجانی، کاهش افسردگی، درماندگی و ناامیدی و نشخوار فکری (همیشه به همین منوال نیست، جنگ با گذشته فقط اتلاف وقت است، این لحظه زندگی محصول هزاران تصمیم دیگر است، اشتباه گریزناپذیر است، هیچ انسانی بیعیب و نقص نیست، ترس، اضطراب، افسردگی و غمگینی مرا نمیکشد، فقط در حال حاضر احساس خوبی ندارم) تأثیر میگذارد (سولر و همکاران، 2009).
در تبیین اثربخشی سیستم رواندرمانی تحلیل شناختی رفتاری میتوان گفت، در تحلیل موقعیتی لازم است مراجعان به مراحل گوناگون دربرگیرنده تحلیل موقعیتی بینفردی توجه کنند و عملکردهای اجرایی ذهنیشده را به کار ببرند که این افراد آنها را ندارند. اهداف سیستم رواندرمانی تحلیل شناختی رفتاری کمک به ارزیابی این مؤلفههاست.
آنها یاد میگیرند به عناصر واقعیتمحور یک موقعیت تعاملی مانند ویژگیهای رفتار غیرکلامیشان در موقعیت ایجادشده توجه کنند. نتیجه قابل مشاهده موقعیت واقعی طوری برای بیمار آشکار بود که منجر به آن شد تا افراد به پیامد دلخواه موقعیت که تحت کنترل، واقعی و قابل دسترس باشد در طول فرایند سیستم رواندرمانی تحلیل شناختیرفتاری در دو مرحله اجرا و عملیاتی شد که شامل فراخوانی (1. شما موقعیت را چگونه توصیف میکنید؟، 2. شما موقعیت را چگونه تعبیر و تفسیر کردید؟ 3. شما به طور مشخص چه کاری انجام دادید و چه گفتید؟ 4. میخواستید از آن موقعیت چه چیزی به دست بیاورید، یعنی نتیجه مطلوبتان چه بود؟ 5. نتیجه واقعی این موقعیت چه بود؟ 6. آیا شما آن چیزی را که میخواستید به دست آوردید؟) و اصلاح، (رفتارها و تعبیر و تفسیرها یا شناختوارهها، محور توجه، تغییر و تجدیدنظر قرار میگیرند) است. تا به این ترتیب هیجانات، رفتارها و شناختوارههای جدید مراجع بتوانند دررسیدن به نتیجه مطلوب به او کمک کنند (مککالو و همکاران، 2014).
همچنین نتایج پژوهش نشان داد در میانگینهای نمرات پسآزمون مؤلفههای انگیزه اقدام به خودکشی بین دو گروه آزمایش با گروه کنترل تفاوت وجود دارد. این نتایج با مطالعات دیگر (دریسکول و همکاران، 2004؛ مککالو، 2012؛ مهلوم و همکاران، 2016؛ وانگ و همکاران، 2017، مارتین و همکاران، 2017) همخوانی دارد. همچنین این پژوهش با نتایج مطالعات آسمند و همکاران (2015) و نجارپور و خلعتبری (2015) همخوانی ندارد.
در تبیین این نتایج میتوان گفت، یکپارچهسازی رفتاردرمانی دیالکتیکی با درمان شناختی مبتنی بر ذهن شفقتورز بر پایه روابط بین سه نوع سیستم تنظیم عاطفی، یعنی سائق، امنیت و تهدید است. استفاده از رویکردهای شفقتمحور امنیت یا آرامبخشی شفقتمحور را افزایش میدهد. در حالی که سیستم سائق برانگیختگی و تهدید را کاهش میدهد؛ بنابراین توانایی فعالیتکردن و حرکت در مسیر اهداف ارزشمند افزایش مییابد. که این احساس غنابخشی و معنادهی مجدد به زندگی را به دنبال دارد که نقطه مقابل ناامیدی و بدبینی است؛ بنابراین با آموزش مهارتهای شفقتورزی به افراد اقدامکننده به خودکشی از سطح سیستم تهدید و برانگیختگی آنها کاسته میشود و با انجام تکنیکهای ذهنآگاهی (مانند وارسی بدن، خوردن کشمش با ذهنآگاهی، گسلش عاطفی، بودن در زمان حال و قضاوتنکردن) بیشترین توجه را به خودمراقبتی و خودتسکینی میدهند که این زمینهساز تحمل پریشانی و رنج ناشی از ناامیدی، تنهایی، فقدان حل مسئله، فرار از خود یا ازخودبیگانگی و کاهش تکانشوری است.
در تبیین اثربخشی سیستم رواندرمانی تحلیل شناختی رفتاری میتوان گفت، افراد اقدامکننده به خودکشی به طور مداوم یک سابقه رشدی مملو از فاصلهگرفتن از افراد مهم زندگی، بدزبانی و بدرفتاریهای روانشناختی (برای مثال بدزبانی و بدرفتاریهای آسیبزننده و تحقیرکننده افراد مهم) از سوی آنها یا آسیبهای روانشناختی هیجانی جدی (برای مثال سوءاستفاده جنسی/ جسمی یا بیتوجهی هیجانی/ جسمی و مرگ/ جدایی والدین) (مککالو، 2012) را داشتهاند. این تجربههای بدرفتاری اولیه باعث میشود کودکان و نوجوانان از پیامدهای بینفردی اجتماعی فاجعهآمیز و قابل پیشبینی دوری کنند (تیچر و سمسون، 2013).
کنارهگیری از دنیای افراد مهم به خاطر حمایت از خود، به دلیل اینکه فرد در تلاش برای جان سالم بهدربردن از جهنم خانواده است، افراد را به سمت یک زندگی توأم با حبس در تنهایی سوق میدهد. این احساس تنهایی میتواند زمینه را برای خلأ و پوچی، ازخودبیگانگی و تغییرناپذیری فراهم آورد که خود این امر غیرقابلتحمل و زمینهساز انگیزه اقدام به خودکشی میشود. پیامد دیگر بدرفتاری همایندی انحراف/عقبماندگی از رشد بلوغ عاطفیشناختی عادی است (آهر، 2011).
بااینحال با توجه به اینکه جامعه مطالعهشده در پژوهش افراد اقدامکننده به خودکشی بودند، یافتههای بهدستآمده در این پژوهش قابلیت تعمیم به دیگر گروههای سنی و جمعیتی را ندارد. از جمله محدودیتهای دیگر، میتوان به استفاده از پرسشنامههای با سؤالات زیاد اشاره کرد که بهتر است در پژوهشهای بعدی از پرسشنامههای مشابه با حجم کمتر استفاده شود. همچنین، محدودیت دیگر این بود که اطلاعات این پژوهش با دادههای خودگزارشدهی بهدستآمده است. این دادهها در معرض سوگیری قرار دارند.
پیشنهاد میشود در سطح مدارس و دانشگاهها هر ساله آزمونهای غربالگری انجام شود تا ضمن بررسی وضعیت سلامت روانی نوجوانان و دانشجویان اعم از دختر و پسر، مواردی که نیاز به مداخله در حیطههای سلامت و بهداشت روانی دارند، شناسایی شود و با کمک سازمانهای مربوطه و همکاری خانوادهها در مسیر تعدیل شرایط نوجوانانی که آسیبهای روانی دارند و همچنین مشکلات درونخانوادگی آنها گامهای عملی بردارند تا از وخیمترشدن شرایط آنها و تبدیلشدن آنها به وضعیت آسیبهای روانی جدی مانند اقدام به خودکشی پیشگیری شود. پیشنهاد میشود در مطالعات آینده اثربخشی سیستم رواندرمانی تحلیل شناختیرفتاری و الگوی یکپارچهسازی رفتاردرمانی دیالکتیکی و درمان شناختی مبتنی بر ذهن شفقتورز روی سایر اختلالات روانی اجرا شود تا اثربخشی درمانهای التقاطی مشخص شود. همچنین پیشنهاد میشود در پژوهشهای آینده پیگیریهای یک، دو و چندماهه اجرا شود تا ثبات مداخله در طول زمان مشخص شود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این پژوهش بر اساس کدهای اخلاق حرفهای روانپزشکان و روانشناسان به شماره IR. KUMS. REC. 1396. 399 انجام شده است. برای اجرای ملاحظات ذکرشده، این نکات رعایت شده است: 1. شرکت افراد در این طرح، داوطلبانه و با گرفتن رضایتنامه کتبی؛ 2. ارائه اطلاعات کافی درباره چگونگی پژوهش به تمامی شرکتکنندگان؛ 3. احترام به اصل رازداری؛ اطمینانبخشی به شرکتکنندگان مبنی بر عدم ضرر و زیان به دلیل شرکت در این پژوهش؛ 5. تحمیل نکردن هزینه ناشی از شرکت در برنامههای آموزشی؛ 6. پیگیری مداخلهای در صورت لزوم حتی پس از پایان پژوهش یا خروج شرکتکنندگان از پژوهش؛ 7. امکان انصراف شرکتکنندگان در صورت تمایل نداشتن به همکاری در هر مرحله از پژوهش؛ و 8. اجرای جلسات آموزشی برای افراد گواه پس از پایان پژوهش (در صورت تمایل آنان).
حامی مالی
این مطالعه مستخرج از پایاننامه دکترای محمدجواد بگیان کوله مرزی از گروه روانشناسی دانشکده ادبیات و علوم انسانی دانشگاه رازی کرمانشاه است.
مشارکت نویسندگان
مشارکت نویسندگان به این شرح است: نظارت و راهنمایی: جهانگیر کرمی؛ روششناسی و اعتبارسنجی: خدامراد مؤمنی و عادله الهی؛ و مفهومسازی، تحلیل مطالب و تدوین: محمدجواد بگیان کوله مرزی.
تعارض منافع
بنا به اظهار نویسندگان این مقاله تعارض منافع نداشته است.
سپاسگزاری
نویسندگان این مقاله از همه افراد شرکتکننده در پژوهش، شورای پژوهشی دانشگاه علوم پزشکی کرمانشاه، ریاست و حراست بیمارستان امام خمینی (ره) و تمامی مسئولینی که در اجرای پژوهش همکاری کردهاند تشکر و قدردانی میکنند.
References
- American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders. Philadelphia: American Psychiatric Association. [DOI:10.1176/appi.books.9780890425596]
- Asmand, P., Mami, S., & Valizadeh, R. (2015). [Effectiveness of dialectical behavior therapy in irrational beliefs treatment, anxiety, depression among young male prisoners who have antisocial personality disorder (Persian)]. Journal of Ilam University of Medical Sciences. 23(1), 35-44
- Barghi Irani, Z., Bagiyan Koulehmarz, M. J., & Bakhti, M. (2016). [The effectiveness of compassion-based cognitive therapy on adjustment of maladaptive paraphrases and reducing negative emotions in students with mental disorders (Persian)]. Contemporary Psychology, 11(1), 83-100.
- Baumeister, R. F. (1990). Suicide as escape from self. Psychological Review, 97(1), 90-113. [DOI:10.1037/0033-295X.97.1.90] [PMID]
- Braehler, C., Gumley, A., Harper, J., Wallace, S., Norrie, J., & Gilbert, P. (2013). Exploring change processes in compassion focused therapy in psychosis: Results of a feasibility randomized controlled trial. British Journal of Clinical Psychology, 52(2), 199-214. [DOI:10.1111/bjc.12009] [PMID]
- Breines, J. G., Thoma, M. V., Gianferante, D., Hanlin, L., Chen, X., & Rohleder, N. (2014). Self-compassion as a predictor of interleukin-6 response to acute psychosocial stress. Brain, Behavior, and Immunity, 37, 109-14. [DOI:10.1016/j.bbi.2013.11.006] [PMID] [PMCID]
- Delavar, A. (2015). [Theoretical and practical foundations of research in humanities and social sciences (Persian)]. Tehran: Roshd.
- Drapeau, C. W., Cerel, J., & Moore, M. (2016). How personality, coping styles, and perceived closeness influence help-seeking attitudes in suicide-bereaved adults. Death Studies, 40(3), 165-71. [DOI:10.1080/07481187.2015.1107660] [PMID]
- Driscoll, K. A., Cukrowicz, K. C., Reardon, M. L., & Joiner, T. E., (2004). Simple treatments for complex problems: A flexible cognitive behavior analysis system approach to psychotherapy. Mahwah, New Jersey: Lawrence Erlbaum Associate.
- Fang, Q., Freedental, S., & Osman, A. (2014).Validation of the suicide resilience inventory-25 with American and Chinese college students. Suicide and Life Threatening Behavior, 45(1), 51-64. [DOI:10.1111/sltb.12108] [PMID]
- Forkmann, T., Brakemeier, E. L., Teismann, T., Schramm, E., & Michalak, J., (2016). The effects of mindfulnessbased cognitive therapy and cognitive behavioral analysis system of psychotherapy added to treatment as usual on suicidal ideation in chronic depression: Results of a randomized-clinical trial. Journal of Affective Disorders, 200, 51-7. [DOI:10.1016/j.jad.2016.01.047] [PMID]
- Ghorbani, N., Watson, P. J., Chen, Z., & Norballa, F. (2012). Self-compassion in Iranian Muslims: Relationships with integrative self-knowledge, mental health, and religious orientation. The International Journal for the Psychology of Religion, 22(2), 106-18. [DOI:10.1080/10508619.2011.638601]
- Gilbert, P. (2009c). Evolved minds and compassion-focused imagery in depression. In L. Stopa (Ed.), Imagery and the Threatened Self: Perspectives on Mental Imagery and the Self in Cognitive Therapy (pp. 206-31). Abingdon: Routledge.
- Gilbert, P. (2014). The origins and nature of compassion focused therapy. British Journal of Clinical Psychology, 53(1), 6-41. [DOI:10.1111/bjc.12043] [PMID]
- Gooding, J. J., Wood, A. M., & Tarrier, N. (2010). Resilience as positive coping appraisals: Testing the Schematic Appraisals Model of Suicide (SAMS). Behaviour Research and Therapy, 48(3), 179-86. [DOI:10.1016/j.brat.2009.10.007] [PMID]
- Gutierrez, P. M., Freedenthal, S., Wong, J. L., Osman, A., & Norizuki, T. (2012). Validation of the Suicide Resilience Inventory–25 (SRI–25) in adolescent psychiatric inpatient samples. Journal of Personality Assessment, 94(1), 53-61. [DOI:10.1080/00223891.2011.608755] [PMID]
- Joiner, T. E. (2005). Why people die by suicide. Cambridge: Harvard University Press.
- Leenaars, A. A. (2010). Edwin S. Shneidman on suicide. Suicidology Online, 1(1), 5-18.
- Li, H., Xie, W., Luo, X., Fu, R., Shi, C., Ying, X., et al. (2014). Clarifying the role of psychological pain in the risks of suicidal ideation and suicidal acts among patients with major depressive episodes. Suicide & Life-Threatening Behavior, 44(1), 78-88. [DOI:10.1111/sltb.12056] [PMID]
- Madiyar, M., & Nejati, S. F., (2016). Validation of the suicide resilience inventory. Health Psychology, 4(4), 97-108.
- Martin, C. G., Leslie, E., Zalewski, R. M., & Cummins, N. (2017). A dialectical behavior therapy skills group case study on mothers with severe emotion dysregulation. Cognitive and Behavioral Practice, 24(4), 405-15. [DOI:10.1016/j.cbpra.2016.08.002]
- May, A. M., & Klonsky, E. D. (2013). Assessing motivations for suicide attempts: development and psychometric properties of the Inventory of Motivations for Suicide Attempts. Suicide and Life-Threatening Behavior, 43(5), 532–46. [DOI:10.1111/sltb.12037]
- May, A. M., O’Brien, K. M., Liu, R. T., & Klonsky, E. D. (2016). Descriptive and psychometric properties of the Inventory of Motivations for Suicide Attempts (IMSA) in an inpatient adolescent sample. Archives of Suicide Research, 20(3), 476-82. [DOI:10.1080/13811118.2015.1095688] [PMID] [PMCID]
- McCullough Jr, J. P. (2010). CBASP, the Third Wave and the treatment of chronic depression. Journal of European Psychotherapy, 9(1), 169-90.
- McCullough Jr, J. P. (2012). Introduction and state-of-the-art issues for CBASP. In M. Belz, F. Caspar, & E. Schramm (Eds.). CBASP in Practice: Basic Concepts and New Developments (Chapter 1). Amsterdam: Elsevier.
- McCullough Jr, J. P., Schramm, E., & Penberthy, J. K. (2014). CBASP as a distinctive treatment for persistent depressive disorder: Distinctive features. Abingdon: Routledge.
- Meerwijkand, E., & Weiss, S. J. (2016). Does suicidal desire moderate the association between frontal delta power and psychological pain? Peer J, 4, e1538. [DOI:10.7717/peerj.1538] [PMID] [PMCID]
- Mehlum, L., Ramberg, M., Tørmoen, A. J., Haga, E., Diep, L. M., Stanley, B. H., et al. (2016). Dialectical behavior therapy compared with enhanced usual care for adolescents with repeated suicidal and self-harming behavior: Outcomes over a one-year follow-up. Journal of the American Academy of Child & Adolescent Psychiatry, 55(4), 295-300. [DOI:10.1016/j.jaac.2016.01.005] [PMID]
- Miller, A. L., Rathus, J. H., & Linehan, M. M. (2006). Dialectical behavior therapy with suicidal adolescents. New York: Guilford Press.
- Najarpour, S., Khalatbari, J. (2015). [The effectiveness of group cognitive therapy and dialectical behavior therapy on students’ general health (Persian)]. Journal of Clinical Psychology Andishe va Raftar, 10(38), 17-26.
- Neff, K. D. (2009). The role of self-compassion in development: A healthier way to relate to oneself. Early Human Development, 52(4), 211-4. [DOI:10.1159/000215071] [PMCID]
- Orbach, I., Mikulincer, M., Sirota, P., Gilboa-Schechtman, E. (2003). Mental pain: A multidimensional operationalization and definition. Suicide Life Threatment Behavior, 33(3), 219-30. [DOI:10.1521/suli.33.3.219.23219]
- Osman, A., Gutierrez, P. M., Muehlenkamp, J. J., Dix-Richardson, F., Barrios, F. X., & Kopper, B. A. (2004). Suicide resilience inventory–25: Development and preliminary psychometric properties. Psychological Reports, 94(suppl 3), 1349-60. [DOI:10.2466/pr0.94.3c.1349-1360] [PMID]
- Sayegh L., & Penberthy, J. K. (2016). Group treatment manual for persistent depression: Cognitive Behavioral Analysis System of Psychotherapy (CBASP). Abingdon: Routledge.
- Shneidman, E. S. (1993). Suicide as psychache: A clinical approach to self-destructive behavior. Lanham, Maryland: Jason Aronson.
- Soler, J., Pascual, J. C., Tiana, T., Cebrià, A., Barrachina, J., Campins, M. J., et al. (2009). Dialectical behaviour therapy skills training compared to standard group therapy in borderline personality disorder: A 3-month randomised controlled clinical trial. Behaviour Research and Therapy, 47(5), 353-8. [DOI:10.1016/j.brat.2009.01.013] [PMID]
- Sullivan, E. M., Annest, J. L., Simon, T. R., Luo, F., & Dahlberg, L. L. (2015). Suicide trends among persons aged 10-24 years-United States, 1994-2012. Morbidity and Mortality Weekly Report, 64(8), 201-5. [PMID] [PMCID]
- Swan, J. S. & Hull, A. M. (2007). The cognitive behavioural analysis system of psychotherapy: A new psychotherapy for chronic depression. Advances in Psychiatric Treatment. 13, 458–69.
- Teicher, M. H., & Samson, J. A. (2013). Childhood maltreatment and psychopathology: A case for ecophenotypic variants as clinically and neurobiologically distinct subtypes. American Journal of Psychiatry, 170(10), 1114-33.
- Van Vliet, K. J., & Kalnins, G. R. C. (2011). A compassion-focused approach to nonsuicidal selfInjury. Journal of Mental Health Counseling. 33(4), 295-311.
- Uher, R. (2011). Genes, environment, and individual differences in responding to treatment for depression. Harvard Review of Psychiatry, 19(3), 109-24. [DOI:10.3109/10673229.2011.586551] [PMID]
- Wang, X., Chen, Z., Poon, K. T., Teng, F., & Jin, S. (2017). Self-compassion decreases acceptance of own immoral behaviors. Personality and Individual Differences, 106, 329-33. [DOI:10.1016/j.paid.2016.10.030]
نوع مطالعه: پژوهشي |
موضوع مقاله:
تخصصي
دریافت: 1396/6/7 | ویرایش نهایی: 1397/12/11 | پذیرش: 1396/10/2 | انتشار: 1397/1/1
دریافت: 1396/6/7 | ویرایش نهایی: 1397/12/11 | پذیرش: 1396/10/2 | انتشار: 1397/1/1
فهرست منابع
1. American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders. Philadelphia: American Psychiatric Association. [DOI:10.1176/appi.books.9780890425596] [DOI:10.1176/appi.books.9780890425596]
2. Asmand, P., Mami, S., & Valizadeh, R. (2015). [Effectiveness of dialectical behavior therapy in irrational beliefs treatment, anxiety, depression among young male prisoners who have antisocial personality disorder (Persian)]. Journal of Ilam University of Medical Sciences. 23(1), 35-44
3. Barghi Irani, Z., Bagiyan Koulehmarz, M. J., & Bakhti, M. (2016). [The effectiveness of compassion-based cognitive therapy on adjustment of maladaptive paraphrases and reducing negative emotions in students with mental disorders (Persian)]. Contemporary Psychology, 11(1), 83-100.
4. Baumeister, R. F. (1990). Suicide as escape from self. Psychological Review, 97(1), 90-113. [DOI:10.1037/0033-295X.97.1.90] [PMID] [DOI:10.1037/0033-295X.97.1.90]
5. Braehler, C., Gumley, A., Harper, J., Wallace, S., Norrie, J., & Gilbert, P. (2013). Exploring change processes in compassion focused therapy in psychosis: Results of a feasibility randomized controlled trial. British Journal of Clinical Psychology, 52(2), 199-214. [DOI:10.1111/bjc.12009] [PMID] [DOI:10.1111/bjc.12009]
6. Breines, J. G., Thoma, M. V., Gianferante, D., Hanlin, L., Chen, X., & Rohleder, N. (2014). Self-compassion as a predictor of interleukin-6 response to acute psychosocial stress. Brain, Behavior, and Immunity, 37, 109-14. [DOI:10.1016/j.bbi.2013.11.006] [PMID] [PMCID] [DOI:10.1016/j.bbi.2013.11.006]
7. Delavar, A. (2015). [Theoretical and practical foundations of research in humanities and social sciences (Persian)]. Tehran: Roshd.
8. Drapeau, C. W., Cerel, J., & Moore, M. (2016). How personality, coping styles, and perceived closeness influence help-seeking attitudes in suicide-bereaved adults. Death Studies, 40(3), 165-71. [DOI:10.1080/07481187.2015.1107660] [PMID] [DOI:10.1080/07481187.2015.1107660]
9. Driscoll, K. A., Cukrowicz, K. C., Reardon, M. L., & Joiner, T. E., (2004). Simple treatments for complex problems: A flexible cognitive behavior analysis system approach to psychotherapy. Mahwah, New Jersey: Lawrence Erlbaum Associate.
10. Fang, Q., Freedental, S., & Osman, A. (2014).Validation of the suicide resilience inventory-25 with American and Chinese college students. Suicide and Life Threatening Behavior, 45(1), 51-64. [DOI:10.1111/sltb.12108] [PMID] [DOI:10.1111/sltb.12108]
11. Forkmann, T., Brakemeier, E. L., Teismann, T., Schramm, E., & Michalak, J., (2016). The effects of mindfulnessbased cognitive therapy and cognitive behavioral analysis system of psychotherapy added to treatment as usual on suicidal ideation in chronic depression: Results of a randomized-clinical trial. Journal of Affective Disorders, 200, 51-7. [DOI:10.1016/j.jad.2016.01.047] [PMID] [DOI:10.1016/j.jad.2016.01.047]
12. Ghorbani, N., Watson, P. J., Chen, Z., & Norballa, F. (2012). Self-compassion in Iranian Muslims: Relationships with integrative self-knowledge, mental health, and religious orientation. The International Journal for the Psychology of Religion, 22(2), 106-18. [DOI:10.1080/10508619.2011.638601] [DOI:10.1080/10508619.2011.638601]
13. Gilbert, P. (2009c). Evolved minds and compassion-focused imagery in depression. In L. Stopa (Ed.), Imagery and the Threatened Self: Perspectives on Mental Imagery and the Self in Cognitive Therapy (pp. 206-31). Abingdon: Routledge.
14. Gilbert, P. (2014). The origins and nature of compassion focused therapy. British Journal of Clinical Psychology, 53(1), 6-41. [DOI:10.1111/bjc.12043] [PMID] [DOI:10.1111/bjc.12043]
15. Gooding, J. J., Wood, A. M., & Tarrier, N. (2010). Resilience as positive coping appraisals: Testing the Schematic Appraisals Model of Suicide (SAMS). Behaviour Research and Therapy, 48(3), 179-86. [DOI:10.1016/j.brat.2009.10.007] [PMID] [DOI:10.1016/j.brat.2009.10.007]
16. Gutierrez, P. M., Freedenthal, S., Wong, J. L., Osman, A., & Norizuki, T. (2012). Validation of the Suicide Resilience Inventory–25 (SRI–25) in adolescent psychiatric inpatient samples. Journal of Personality Assessment, 94(1), 53-61. [DOI:10.1080/00223891.2011.608755] [PMID] [DOI:10.1080/00223891.2011.608755]
17. Joiner, T. E. (2005). Why people die by suicide. Cambridge: Harvard University Press.
18. Leenaars, A. A. (2010). Edwin S. Shneidman on suicide. Suicidology Online, 1(1), 5-18.
19. Li, H., Xie, W., Luo, X., Fu, R., Shi, C., Ying, X., et al. (2014). Clarifying the role of psychological pain in the risks of suicidal ideation and suicidal acts among patients with major depressive episodes. Suicide & Life-Threatening Behavior, 44(1), 78-88. [DOI:10.1111/sltb.12056] [PMID] [DOI:10.1111/sltb.12056]
20. Madiyar, M., & Nejati, S. F., (2016). Validation of the suicide resilience inventory. Health Psychology, 4(4), 97-108.
21. Martin, C. G., Leslie, E., Zalewski, R. M., & Cummins, N. (2017). A dialectical behavior therapy skills group case study on mothers with severe emotion dysregulation. Cognitive and Behavioral Practice, 24(4), 405-15. [DOI:10.1016/j.cbpra.2016.08.002] [DOI:10.1016/j.cbpra.2016.08.002]
22. May, A. M., & Klonsky, E. D. (2013). Assessing motivations for suicide attempts: development and psychometric properties of the Inventory of Motivations for Suicide Attempts. Suicide and Life-Threatening Behavior, 43(5), 532–46. [DOI:10.1111/sltb.12037] [DOI:10.1111/sltb.12037]
23. May, A. M., O'Brien, K. M., Liu, R. T., & Klonsky, E. D. (2016). Descriptive and psychometric properties of the Inventory of Motivations for Suicide Attempts (IMSA) in an inpatient adolescent sample. Archives of Suicide Research, 20(3), 476-82. [DOI:10.1080/13811118.2015.1095688] [PMID] [PMCID] [DOI:10.1080/13811118.2015.1095688]
24. McCullough Jr, J. P. (2010). CBASP, the Third Wave and the treatment of chronic depression. Journal of European Psychotherapy, 9(1), 169-90.
25. McCullough Jr, J. P. (2012). Introduction and state-of-the-art issues for CBASP. In M. Belz, F. Caspar, & E. Schramm (Eds.). CBASP in Practice: Basic Concepts and New Developments (Chapter 1). Amsterdam: Elsevier.
26. McCullough Jr, J. P., Schramm, E., & Penberthy, J. K. (2014). CBASP as a distinctive treatment for persistent depressive disorder: Distinctive features. Abingdon: Routledge.
27. Meerwijkand, E., & Weiss, S. J. (2016). Does suicidal desire moderate the association between frontal delta power and psychological pain? Peer J, 4, e1538. [DOI:10.7717/peerj.1538] [PMID] [PMCID] [DOI:10.7717/peerj.1538]
28. Mehlum, L., Ramberg, M., Tørmoen, A. J., Haga, E., Diep, L. M., Stanley, B. H., et al. (2016). Dialectical behavior therapy compared with enhanced usual care for adolescents with repeated suicidal and self-harming behavior: Outcomes over a one-year follow-up. Journal of the American Academy of Child & Adolescent Psychiatry, 55(4), 295-300. [DOI:10.1016/j.jaac.2016.01.005] [PMID] [DOI:10.1016/j.jaac.2016.01.005]
29. Miller, A. L., Rathus, J. H., & Linehan, M. M. (2006). Dialectical behavior therapy with suicidal adolescents. New York: Guilford Press.
30. Najarpour, S., Khalatbari, J. (2015). [The effectiveness of group cognitive therapy and dialectical behavior therapy on students' general health (Persian)]. Journal of Clinical Psychology Andishe va Raftar, 10(38), 17-26.
31. Neff, K. D. (2009). The role of self-compassion in development: A healthier way to relate to oneself. Early Human Development, 52(4), 211-4. [DOI:10.1159/000215071] [PMCID] [DOI:10.1159/000215071]
32. Orbach, I., Mikulincer, M., Sirota, P., Gilboa-Schechtman, E. (2003). Mental pain: A multidimensional operationalization and definition. Suicide Life Threatment Behavior, 33(3), 219-30. [DOI:10.1521/suli.33.3.219.23219] [DOI:10.1521/suli.33.3.219.23219]
33. Osman, A., Gutierrez, P. M., Muehlenkamp, J. J., Dix-Richardson, F., Barrios, F. X., & Kopper, B. A. (2004). Suicide resilience inventory–25: Development and preliminary psychometric properties. Psychological Reports, 94(suppl 3), 1349-60. [DOI:10.2466/pr0.94.3c.1349-1360] [PMID] [DOI:10.2466/pr0.94.3c.1349-1360]
34. Sayegh L., & Penberthy, J. K. (2016). Group treatment manual for persistent depression: Cognitive Behavioral Analysis System of Psychotherapy (CBASP). Abingdon: Routledge.
https://doi.org/10.4324/9781315674544 [DOI:10.4324/9781315683317]
35. Shneidman, E. S. (1993). Suicide as psychache: A clinical approach to self-destructive behavior. Lanham, Maryland: Jason Aronson.
36. Soler, J., Pascual, J. C., Tiana, T., Cebrià, A., Barrachina, J., Campins, M. J., et al. (2009). Dialectical behaviour therapy skills training compared to standard group therapy in borderline personality disorder: A 3-month randomised controlled clinical trial. Behaviour Research and Therapy, 47(5), 353-8. [DOI:10.1016/j.brat.2009.01.013] [PMID] [DOI:10.1016/j.brat.2009.01.013]
37. Sullivan, E. M., Annest, J. L., Simon, T. R., Luo, F., & Dahlberg, L. L. (2015). Suicide trends among persons aged 10-24 years-United States, 1994-2012. Morbidity and Mortality Weekly Report, 64(8), 201-5. [PMID] [PMCID] [PMID] [PMCID]
38. Swan, J. S. & Hull, A. M. (2007). The cognitive behavioural analysis system of psychotherapy: A new psychotherapy for chronic depression. Advances in Psychiatric Treatment. 13, 458–69. [DOI:10.1192/apt.bp.106.003376]
39. Teicher, M. H., & Samson, J. A. (2013). Childhood maltreatment and psychopathology: A case for ecophenotypic variants as clinically and neurobiologically distinct subtypes. American Journal of Psychiatry, 170(10), 1114-33. [DOI:10.1176/appi.ajp.2013.12070957] [PMID] [PMCID]
40. Van Vliet, K. J., & Kalnins, G. R. C. (2011). A compassion-focused approach to nonsuicidal selfInjury. Journal of Mental Health Counseling. 33(4), 295-311. [DOI:10.17744/mehc.33.4.j7540338q223t417]
41. Uher, R. (2011). Genes, environment, and individual differences in responding to treatment for depression. Harvard Review of Psychiatry, 19(3), 109-24. [DOI:10.3109/10673229.2011.586551] [PMID] [DOI:10.3109/10673229.2011.586551]
42. Wang, X., Chen, Z., Poon, K. T., Teng, F., & Jin, S. (2017). Self-compassion decreases acceptance of own immoral behaviors. Personality and Individual Differences, 106, 329-33. [DOI:10.1016/j.paid.2016.10.030] [DOI:10.1016/j.paid.2016.10.030]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |